 HYSTEROSCOPIE
HYSTEROSCOPIE
Fiche d’information aux patientes
HYSTEROSCOPIE
Madame, le Docteur Georges BADER vous a proposé une hystéroscopie.
Ce document d’information a pour but de vous expliquer les principes de cette intervention.
QU’EST-CE QU’UNE HYSTÉROSCOPIE ?
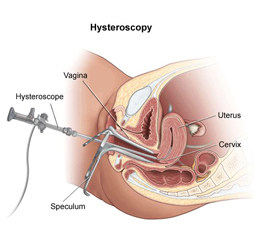
Un endoscope muni d’une caméra est introduit par le col utérin dans l’utérus et un liquide est injecté dans la cavité utérine.
L’intervention se déroule par les voies naturelles sous anesthésie générale en ambulatoire.
Il est parfois possible de réaliser une autre intervention au cours de la même anesthésie : par exemple, en cas de stérilité, une cœlioscopie.
L’hystéroscopie diagnostique permet :
- La visualisation directe de l’intérieur de la cavité utérine et donc le diagnostic de certaines anomalies (fibrome, polype, malformation, cancer...)
- La réalisation d’un prélèvement (biopsie ou curetage) de la muqueuse de l’utérus (endomètre) afin de l’analyser.
- L’exploration complémentaire de la cavité utérine dans le cadre de la prise en charge d’une infertilité.
L’hystéroscopie opératoire permet :
- Le traitement des anomalies de la cavité utérine (ablation de polype, de fibrome, destruction de l’endomètre ou d’une cloison,...) à l’aide d’instruments spécifiques.
COMMENT SE DEROULE L’HOSPITALISATION ?
Avant l’opération : une consultation pré-anesthésique doit être réalisée avant l’intervention. Vous serez hospitalisée le matin même de l’opération. Il est nécessaire de venir a jeun, après avoir pris une douche avec un savon antiseptique a votre domicile (prescrit en consultation). Après une prémédication (tranquillisant), vous serez conduite au bloc opératoire. Une perfusion sera mise en place puis l’anesthésie sera réalisée.
Il est souhaitable de ne prendre aucun médicament contenant de l’aspirine ou ayant une action anti-coagulante dans les 10 jours avant et après l’intervention.
Après l’opération : la sortie peut avoir lieu le jour même ou le jour suivant l’intervention. Un saignement vaginal modéré est banal au cours de la période post-opératoire.
Une activité physique et sexuelle normale peut être reprise dès l’arrêt des saignements.
LES RISQUES ET COMPLICATIONS DE L’INTERVENTION
Pendant l’intervention :
Une perforation de l’utérus peut survenir et empêcher la réalisation de l’acte qui était prévu initialement. Dans ce cas, une cœlioscopie peut parfois être nécessaire pour éliminer une lésion exceptionnelle des organes de voisinage (intestin, vessie, vaisseaux sanguins) qui nécessiterait une prise en charge spécifique. Habituellement, une simple antibiothérapie est nécessaire, associée à une surveillance de 24 heures. L’intervention devra être reportée le mois suivant.
En post-opératoire :
Une infection urinaire, utérine (endométrite) et/ou des trompes (salpingite) peut survenir et nécessiter un traitement antibiotique.
En cas de douleurs, de saignement abondant, de fièvre, de vomissements ou de toute autre anomalie, il est indispensable d’en informer votre médecin.
Certains risques peuvent être favorisés par votre état, vos antécédents ou par un traitement pris avant l’opération.
Il est impératif d’informer le médecin de vos antécédents (personnels et familiaux) et de l’ensemble des traitements et médicaments que vous prenez.
Cette feuille d’information ne peut sans doute pas répondre à toutes vos interrogations. N’hésitez pas à questionner votre chirurgien.
HYSTEROSCOPIE
Madame, le Docteur Georges BADER vous a proposé une hystéroscopie.
Ce document d’information a pour but de vous expliquer les principes de cette intervention.
QU’EST-CE QU’UNE HYSTÉROSCOPIE ?
Un endoscope muni d’une caméra est introduit par le col utérin dans l’utérus et un liquide est injecté dans la cavité utérine.
L’intervention se déroule par les voies naturelles sous anesthésie générale en ambulatoire.
Il est parfois possible de réaliser une autre intervention au cours de la même anesthésie : par exemple, en cas de stérilité, une cœlioscopie.
L’hystéroscopie diagnostique permet :
- La visualisation directe de l’intérieur de la cavité utérine et donc le diagnostic de certaines anomalies (fibrome, polype, malformation, cancer...)
- La réalisation d’un prélèvement (biopsie ou curetage) de la muqueuse de l’utérus (endomètre) afin de l’analyser.
- L’exploration complémentaire de la cavité utérine dans le cadre de la prise en charge d’une infertilité.
L’hystéroscopie opératoire permet :
- Le traitement des anomalies de la cavité utérine (ablation de polype, de fibrome, destruction de l’endomètre ou d’une cloison,...) à l’aide d’instruments spécifiques.
COMMENT SE DEROULE L’HOSPITALISATION ?
Avant l’opération : une consultation pré-anesthésique doit être réalisée avant l’intervention. Vous serez hospitalisée le matin même de l’opération. Il est nécessaire de venir a jeun, après avoir pris une douche avec un savon antiseptique a votre domicile (prescrit en consultation). Après une prémédication (tranquillisant), vous serez conduite au bloc opératoire. Une perfusion sera mise en place puis l’anesthésie sera réalisée.
Il est souhaitable de ne prendre aucun médicament contenant de l’aspirine ou ayant une action anti-coagulante dans les 10 jours avant et après l’intervention.
Après l’opération : la sortie peut avoir lieu le jour même ou le jour suivant l’intervention. Un saignement vaginal modéré est banal au cours de la période post-opératoire.
Une activité physique et sexuelle normale peut être reprise dès l’arrêt des saignements.
LES RISQUES ET COMPLICATIONS DE L’INTERVENTION
Pendant l’intervention :
Une perforation de l’utérus peut survenir et empêcher la réalisation de l’acte qui était prévu initialement. Dans ce cas, une cœlioscopie peut parfois être nécessaire pour éliminer une lésion exceptionnelle des organes de voisinage (intestin, vessie, vaisseaux sanguins) qui nécessiterait une prise en charge spécifique. Habituellement, une simple antibiothérapie est nécessaire, associée à une surveillance de 24 heures. L’intervention devra être reportée le mois suivant.
En post-opératoire :
Une infection urinaire, utérine (endométrite) et/ou des trompes (salpingite) peut survenir et nécessiter un traitement antibiotique.
En cas de douleurs, de saignement abondant, de fièvre, de vomissements ou de toute autre anomalie, il est indispensable d’en informer votre médecin.
Certains risques peuvent être favorisés par votre état, vos antécédents ou par un traitement pris avant l’opération.
Il est impératif d’informer le médecin de vos antécédents (personnels et familiaux) et de l’ensemble des traitements et médicaments que vous prenez.
Cette feuille d’information ne peut sans doute pas répondre à toutes vos interrogations. N’hésitez pas à questionner votre chirurgien.